Per paracentesi (o peritoneocentesi) si intende la rimozione di liquido ascitico dalla cavità peritoneale per mezzo di una piccola incisione chirurgica o di una puntura praticata attraverso la parete addominale in condizioni di sterilità.
Cos'è e come si esegue la paracentesi per rimozione di liquido in addome
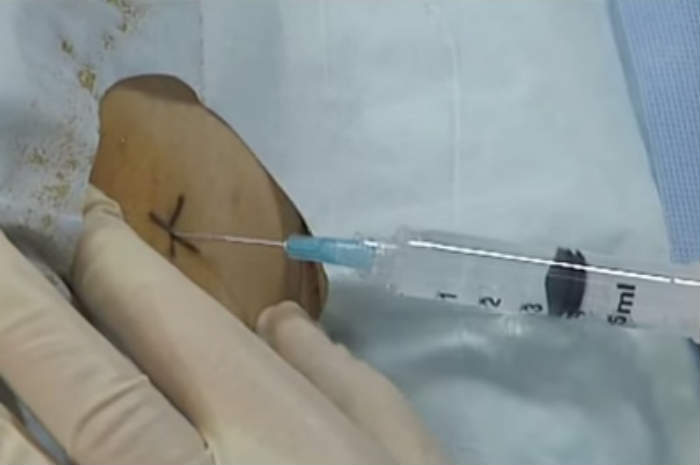
Paracentesi mediante puntura della parete addominale
La paracentesi è una metodica diagnostico-terapeutica che consente il trattamento dei pazienti con grandi volumi di liquido ascitico (5-6 l) endoaddominale. Mentre sin dalle sue origini questa metodica era considerata il trattamento abituale per l’ascite, al giorno d’oggi la paracentesi è utilizzata soprattutto per il trattamento di paziente con asciti di importante entità resistenti alla terapia diuretica o in terapia con diuretici che causano gravi problemi alla persona e prima di altre procedure come studi di diagnostica per immagini, dialisi peritoneale o un intervento chirurgico.
La paracentesi è considerata anche una procedura diagnostica in quanto un campione di liquido ascitico può essere inviato al laboratorio di analisi per la conta delle cellule, la misura del contenuto di albumina e di proteine totali, gli esami colturali e altri test diagnostici.
Questa tecnica, associata all’infusione endovenosa di preparazioni di albumina povere di sali o di altri colloidi, è diventata un trattamento standard che determina effetti immediati per il paziente.
La somministrazione di albumina permette di correggere la riduzione del volume di sangue arterioso, diminuendo in questo modo l’incidenza di iponatriemia e delle disfunzioni renali ad essa associate.
È bene sottolineare come la paracentesi a scopo terapeutico determina una rimozione del liquido che è solo temporanea: l’ascite si riforma rapidamente e sono necessari ripetuti interventi.
La paracentesi, infine, può essere praticata sotto guida ecografica: tale metodica è particolarmente indicata per le persone ad alto rischio di sanguinamento (a causa di alterazioni della coagulazione) o per quei soggetti che in precedenza hanno subito interventi di chirurgia addominale che potrebbero aver dato luogo alla formazione di aderenze.
| Interventi infermieristici | Principi scientifici |
| Verificare che la persona abbia firmato il consenso informato | Assicurarsi che la persona abbia espresso il proprio consenso alla procedura |
| Preparare l’assistito informandolo adeguatamente circa la procedura e fornendo le opportune rassicurazioni | Il ricevere le informazioni migliora il grado di comprensione dell’assistito riguardo alla procedura e alle sue motivazioni |
| Invitare l’assistito a urinare subito prima della paracentesi | Avere la vescica vuota diminuisce il rischio di pungerla accidentalmente e migliora il benessere del paziente durante la procedura |
| Preparare il materiale sterile occorrente e gli appropriati sistemi di raccolta | La sterilità del materiale utilizzato è fondamentale per minimizzare il rischio di infezioni; l’avere tutto il materiale necessario a disposizione premette di realizzare velocemente la procedura |
| Fare sedere la persona sul bordo del letto, oppure su una sedia, con i piedi appoggiati su uno sgabello. Se la persona deve rimanere a letto, aiutarla ad assumere la posizione di Fowler | Assumere la posizione seduta determina lo spostamento del liquido ascitico verso la parete addominale, facilitando la puntura e il drenaggio del liquido |
| Posizionare il monitoraggio della pressione arteriosa non invasiva | Permette di monitorare la pressione durante la procedura |
| Con una tecnica asettica, il medico introduce il trocar o l’ago attraverso una puntura praticata al di sotto dell’ombelico. Il trocar o l’ago sono connessi a un tubo di drenaggio, che ha l’altra estremità raccordata a un recipiente di raccolta | L’utilizzo di una tecnica sterile permette di minimizzare il rischio di infezioni. Se si utilizza questa sede, il sanguinamento nel sito di puntura è minimo. Il drenaggio del liquido all’interno del recipiente di raccolta avviene per gravità o per un moderato effetto sifone |
| Aiutare la persona a mantenere la posizione appropriata | Se l’assistito è debole o affaticato può incontrare difficoltà nel mantenere la posizione corretta |
| Durante tutta la procedura monitorare e registrare frequentemente la pressione arteriosa | Una diminuzione della pressione arteriosa può essere segno di un collasso circolatorio derivante dalla rimozione di liquidi dalla cavità peritoneale |
| Controllare attentamente l’assistito per rilevare eventuali segni di collasso circolatorio, pallore, aumento della frequenza cardiaca e riduzione della pressione arteriosa | L’ipovolemia può essere determinata dallo spostamento di liquidi dal torrente ematico verso la cavità peritoneale per rimpiazzare i liquidi drenati |
| Aiutare la persona ad assumere una posizione comoda | Se l’assistito è debole o affaticato può incontrare difficoltà nell’assumere autonomamente una posizione comoda |
| Registrare la quantità e la qualità del liquido drenato | La quantità di liquido drenato può essere molto variabile e la sua rimozione può avere conseguenze sul bilancio idrico e sul sistema vascolare; la quantità di liquido drenato deve essere inclusa nel calcolo di entrate e uscite. Le caratteristiche del liquido drenato (limpido o torbido, rosso o incolore) possono aiutare la valutazione diagnostica |
| Etichettare i campioni e inviarli al laboratorio | L’analisi del liquido peritoneale fa parte del percorso diagnostico |
| Controllare i parametri vitali: ogni 15 minuti per un’ora, ogni 30 minuti per due ore, ogni ora per le successive due e successivamente ogni 4 ore | Lo spostamento di liquidi conseguente alla paracentesi può determinare variazione dei parametri vitali (pressione arteriosa e frequenza cardiaca), in particolar modo se viene drenata una grossa quantità di liquidi |
| Misurare la temperatura corporea | Una temperatura corporea elevata è segno di infezione |
| Rilevare un’eventuale ipovolemia, perdita di elettroliti, alterazione dello stato mentale ed encefalopatia | La rimozione di liquido peritoneale e il conseguente spostamento di liquidi può causare alterazioni del bilancio idroelettrolitico e dello stato cognitivo dell’assistito |
| In concomitanza con la rilevazione dei parametri vitali, controllare il sito della puntura per eventuali sanguinamenti e perdite di liquido | La perdita di liquidi dal sito di puntura può verificarsi a causa di variazioni della pressione addominale e, se non individuata tempestivamente, può causare complicanze. La perdita di liquidi può suggerire la presenza di infezioni, mentre sanguinamenti possono verificarsi in presenza di turbe della coagulazione conseguenti all’epatopatia |
| Insegnare all’assistito l’importanza di controllare la presenza di sanguinamenti o di rilevanti perdite di liquido dal sito di puntura, la necessità di evitare di sollevare pesi o di compiere sforzi e di cambiare posizioni lentamente | Se dopo la procedura l’assistito torna al domicilio, è necessario che la persona stessa o un familiare controllino il sito di puntura alla ricerca di sanguinamenti o di un’abnorme fuoriuscita di liquido. Per permettere una normale guarigione del sito di puntura la persona deve evitare di compiere sforzi e di sollevare pesi. Il rischio di ipovolemia determina la necessità di eseguire lentamente i cambi posturali |
Nessun commento:
Posta un commento